Die Prostata ist eine Drüse im männlichen Körper, welche von verschiedenen Erkrankungen betroffen sein kann. Als Prostatitis bezeichnet man eine Entzündung der Prostata, die meist nach einigen Wochen abklingt. Eine Chronifizierung kann hingegen deutlich ernstere Folgen haben und sogar Prostatakrebs begünstigen. In diesem Artikel wird das Krankheitsbild der Prostatitis erläutert. Außerdem werden medikamentösen Behandlungsmethoden und Maßnahmen zur Prävention der Erkrankung vorgestellt.
Was ist eine Prostatitis?
Die Prostatitis ist eine Entzündung der Prostata. Sie kann in akuter, chronischer oder asymptomatischer Form vorliegen. Die Prävalenz der Prostatitis liegt zwischen 8,4 und 25%. Die unterschiedlichen Zahlen variieren je nach geographischer Lage und hängen von vielen Faktoren ab. Dazu zählen die Genetik, ethnische Zugehörigkeit, gesundheitliche Lage sowie der Lebensstil. Das Risiko an einer Prostatitis zu erkranken ist in westlichen Industrieländern höher als in asiatischen Ländern (1, 2).
Die Prostata ist ein wichtiges Organ und spielt eine zentrale Rolle für die Fortpflanzung. Sie bildet mit den Samenbläschen ein Sekret, das die Beweglichkeit und Befruchtungsfähigkeit der Spermien ermöglicht. Die Prostatamuskeln pressen das Sekret bei der Ejakulation in die Harnröhre. Das männliche Geschlechtshormon wird in der Prostata verstoffwechselt. Somit entsteht DHT, welches eine höhere Aktivität als das T-Hormon aufweist. Es stellt somit das Haupthormon der Prostata dar (3).
Wie entsteht eine Prostatitis?
Die Prostatitis ist eine multifaktorielle Erkrankung und hat somit verschiedene Ursachen. Akute bakterielle Prostatitis (ABP) entsteht in 90% der Fälle spontan oder nach Manipulationen am Urogenitaltrakt. Ein Beispiel hierfür wären Operationen. Im Rahmen einer Infektion oder eines Harnrefluxes gelangen Bakterien in die Prostata. Die Erreger können Escherichia coli und andere Enterobakterien, Enterokokken und seltener Pseudomonas aeruginosa sein. Außerdem kommen sexuell-übertragbare Bakterien wie Chlamydien, Trichomonaden oder Gonokokken in Frage (4, 5).
In 10,2% der Fälle tritt in Folge einer ABP eine chronisch bakterielle Prostatitis auf. Die Erkrankung wird als chronisch eingestuft, wenn die Beschwerden mindestens 3 Monate andauern (6). Meist entsteht die chronische Prostatitis infolge einer oder mehrerer akuter Entzündungen. Faktoren wie Prostatasteine und Verengungen der Harnröhre können eine Chronifizierung begünstigen (5).
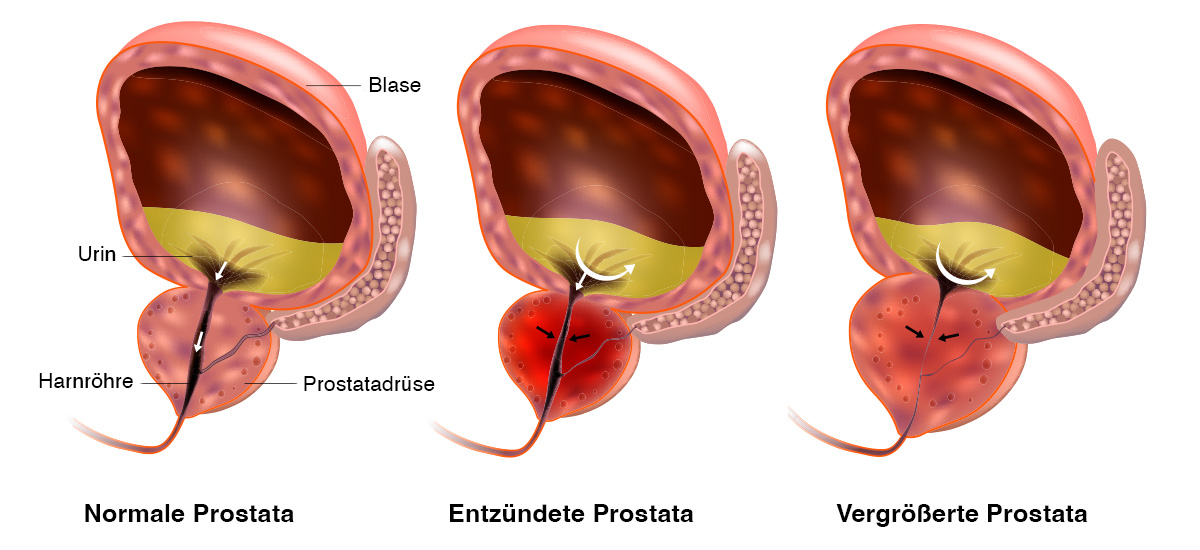
Häufig sind die Ursachen auch nicht ganz eindeutig. Zu möglichen Gründen zählen wiederkehrende Harnwegsinfektionen, Detrusor-Sphinkter-Dysfunktion, Störungen des Immunsystems und nichtinfektiöse Blasenentzündungen. Die Detrusor-Sphinkter-Dysfunktion stellt eine Störung der Blasenmuskeln und eine unzureichende Relaxation des Blasenhalses dar. Dies führt zu Störungen bei der Blasenentleerung und resultiert in Harnreflux in die Blase und Prostata (7, 8). Wenn keine Keime nachgewiesen werden konnten, spricht man auch von einem chronischen Beckenschmerz-Syndrom (9).
| Typ I | Akute bakterielle Prostatitis |
| Typ II | Chronisch bakterielle Prostatitis |
| Typ III | A. entzündliches Chronisches Beckenschmerz-Syndrom B. nicht-entzündliches Chronisches Beckenschmerz-Syndrom |
| Typ IV | Asyptomatische bakterielle Prostatitis |
Asymptomatische bakterielle Prostatitis wird meist beiläufig im Rahmen der Abklärung eines Prostatakarzinoms oder einer Fertilitätseinschränkung diagnostiziert. Bei dieser Form der Prostatitis ist oft eine Neubildung von Prostatagewebe zu beobachten (7, 9).
Welche Symptome treten bei einer Prostatitis auf?
Die Prostatitis hat nicht nur unterschiedliche Ursachen, sondern verursacht auch eine Vielzahl an Beschwerden. Diese entwickeln sich je nach Form, Stadium und Ursache der Erkrankung anders. Die Betroffenen können die Symptome in unterschiedlicher Stärke und Dauer verspüren. Nur die asymptomatische Prostatitis verursacht, wie der Name verrät, keine Beschwerden.
Akute bakterielle Prostatitis
- Schmerzen im Bereich des Beckenbodens und bei der Defäkation
- Fieber, Schüttelfrost
- Erschwerte, schmerzhafte Blasenentleerung
- Starker Harndrang, Harnverhalt
- Bei Komplikationen: Prostataabszess und Urosepsis (komplexe inflammatorische Wirtsreaktion auf eine Infektion (10))
Chronische bakterielle Prostatitis und chronisches Beckenschmerz-Syndrom
- Schmerzen im Bereich des Beckenbodens und bei der Defäkation
- Miktionsbeschwerden wie Startschwierigkeiten beim Wasserlassen, schwacher Harnstrahl, Nachtröpfeln
- Erektile Dysfunktion (11)
Langfristige Folgen von Prostatitis
Eine Studie aus 2022 untersuchte langfristige Folgen von Prostatitis. Bei Betroffenen wurde eine Beeinträchtigung in folgenden Bereichen festgestellt:
- Körperliche Funktionsfähigkeit
- Schmerzempfindung
- Allgemeines Wohlbefinden
- Vitalität
- Soziale Aktivitäten
- Emotionale und seelische Gesundheit.
Die Ergebnisse waren stets schlechter als die von Männern mit der BPH, die an der Untersuchung teilnahmen. Die Prostatitis verursacht Schmerzen beim Urinieren und bei der Ejakulation. Dadurch wird häufig sowohl das soziale als auch das sexuelle Leben der Betroffenen erheblich beeinträchtigt. Die Empfindung ständigen Harndrangs erschwert die Teilnahme an sozialen Aktivitäten (12).
Risikofaktoren für eine Prostatitis
Wie bei anderen häufigen Prostataerkrankungen spielt das Alter eine zentrale Rolle als Risikofaktor. Mit dem Älterwerden steigt die Produktion von DHT, was zu einer Vergrößerung des Prostatagewebes führt. Diese gutartige Vergrößerung, bekannt als benigne Prostatahyperplasie (BPH), kann jedoch die Harnröhre einengen. Zusätzlich können Prostatasteine und -krebs zur Verengung der Harnwege beitragen. Die resultierende Beeinträchtigung des Urinabflusses erhöht das Risiko, dass Bakterien in die Blase und Prostata zurückfließen, was Entzündungen fördert und das Krebsrisiko erhöht (2).
Ein schwaches Immunsystem stellt einen weiteren Risikofaktor für eine Prostatitis dar. Grund dafür ist, dass ein geschwächtes Immunsystem nicht ausreichend gegen bakterielle Krankheitserreger schützt. Somit steigt das Risiko für eine Entzündung. Vorhandene Erkrankungen wie Diabetes mellitus und Infektionen wie HIV/AIDS schwächen das Immunsystem (13).
Auch Veränderungen oder Verletzungen der Harnwege können Entzündungen begünstigen und stellen daher einen weiteren Risikofaktor für eine Prostatitis dar. Beispielsweise wird bei einer Verengung der Harnröhre oft ein Katheter eingeführt. Auf diese Weise können kleine Risse entstehen die das Eindringen von Bakterien in die Prostata und die Blase erleichtern (4).
Auch ein ungesunder Lebensstil, charakterisiert durch unzureichende Bewegung, eine ungesunde Ernährung, sowie den Konsum von Alkohol und Rauchen, erhöhen das Risiko an einer Prostatitis zu erkranken (1).
Wie wird eine Prostatitis festgestellt?
Es gibt verschiedene Methoden zur Feststellung einer Prostatitis. Je nach Schweregrad und Dauer der Beschwerden kommen unterschiedliche Untersuchungen in Frage. Häufig werden mehrere Untersuchungen kombiniert, um die Diagnose zu bestätigen.
Anamnese
- Mithilfe einer ausführlichen Anamnese werden Symptome wie Schmerzen, Miktionsbeschwerden, sexuelle Dysfunktion und psychosoziale Störungen erfragt.
- Validierte Fragebögen wie der IPSS (Internationaler Prostata-Symptom-Score) dienen der Feststellung von Symptomen. Er wird auch zum Therapiemonitoring eingesetzt.
Körperliche Untersuchung
- Die Prostata wird im Rahmen einer digital-rektalen Untersuchung vom Urologen ertastet. Auf diese Weise können Veränderungen am Gewebe ertastet werden. Im Normalfall ist diese Untersuchung schmerzlos. Im Falle einer Entzündung ist die Prostata jedoch sehr schmerzempfindlich.
Laboruntersuchung
- Um eine bakterielle Ursache der Infektion nachzuweisen, wird ein 4-Gläser-Test nach Meares und Stamey gemacht. Hierzu werden, anschließend an eine Prostatamassage, 4 Proben gewonnen: Erststrahlurin, Mittelstrahlurin, Prostatasekret und Urin. Diese werden auf pathogene Bakterien und Entzündungszeichen hin untersucht. Dieses Verfahren ist jedoch relativ aufwändig und teuer. Daher wird in der Praxis in der Regel ein 2-Gläser Test mit Abnahme des Urins und Prostatasekrets durchgeführt.
- Ein erhöhter PSA-Wert (Prostata-spezifisches Antigen) im Blut weist auf eine Prostatitis hin. Allerdings ist dieser Wert auch ein Indikator für Prostatakrebs. Um diesen auszuschließen oder zu bestätigen, können im Rahmen einer Biopsie Gewebeproben entnommen und untersucht werden.
Bildgebung/apparative Diagnostik
- Mithilfe eines transrektalen Ultraschalls können eine Vergrößerung und Veränderung des Gewebes, Restharn, Verdickungen der Harnblase und Blasensteine festgestellt werden
- Im Rahmen einer Uroflowmetrie werden eventuelle Harnabflussstörungen gemessen. Der Patient uriniert in einen speziellen Trichter, der die Harnmenge pro Zeiteinheit misst. Somit kann festgestellt werden, ob eine Verengung der Harnröhre besteht.
- Mithilfe einer Magnetresonanztomographie (MRT) können Veränderungen des Prostatagewebes lokalisiert werden. Dadurch ist es unter anderem möglich, bösartiges von gutartigem Gewebe zu unterscheiden. Auf dieser Weise wird eine unnötige Biopsie aufgrund einer Erhöhung des PSA-Werts vermieden (13, 14).
Behandlungsmaßnahmen bei einer Prostatitis
Da die Prostatitis verschiedene Ursachen und Symptome hat, gibt es bisher keine einheitliche Therapie. Therapieformen unterscheiden sich je nach Typ der Prostatitis, Ausmaß der Beschwerden und Einfluss auf die Lebensqualität.
Die bakterielle Prostatitis wird meist mit Antibiotika behandelt. Die Dauer der Therapie beträgt in der Regel 4 bis 6 Wochen. Bei einer Verengung der Harnröhre und Restharn in der Blase wird ein Katheter gelegt. Bei der chronischen Form kommen neben Antibiotika, auch Medikamente für die Entleerung der Blase, sowie Phytotherapeutika zum Einsatz. Bei Komplikationen kann eine Abszessdrainage über transrektalen Ultraschall notwendig sein. Auch eine transurethrale Resektion von Abszess und Prostata ist möglich (11).
Bei chronischem Beckenschmerz-Syndrom haben sich Alpha-Blocker, Akupunktur und Stoßwellentherapie als effektiv erwiesen (9). Schon vor vielen Jahrhunderten wurden pflanzliche Heilmittel zur Behandlung von urologischen Beschwerden genutzt. Als besonders wirksam gelten Extrakte aus Kürbiskernen, Brennnessel und Sägezahnpalmenfrüchten (15).
Ein Training des Beckenbodens kann sich ebenfalls positiv auf urologische Beschwerden auswirken. Der Beckenboden gibt den Bauch- und Beckenorganen Halt und unterstützt die Schließmuskulatur von Harnröhre und After. Diese Therapieform kommt insbesondere bei Blasen- und Darmschwäche, nach Operationen an der Prostata und Potenzproblemen zum Einsatz (16).
Präventive Maßnahmen gegen eine Prostatitis
Prostataerkrankungen treten häufig auf, sind aber dennoch keine normale Erscheinung. Mit einem gesunden Lebensstil und regelmäßiger Bewegung kann das Risiko einer Erkrankung deutlich gesenkt werden.
Die klassische Ernährungsweise in den westlichen Ländern fördert die Bildung von Bauchfett. Dies führt unter anderem zu einer vermehrten Bildung von Geschlechtshormonen und einem erhöhten Cholesterinspiegel. Diese Faktoren begünstigen das Wachstum der Prostata. Dadurch wird, wie zuvor beschrieben, die Entstehung einer Prostatitis begünstigt. Daher empfiehlt es sich, auf eine ausgewogene Ernährung zu achten. Mahlzeiten sollten möglichst reich an Gemüse und Obst sein, welche entzündungshemmende Pflanzenstoffe liefern (2).
Für den Erhalt der gesunden Prostata und die Vorbeugung von Prostataentzündungen sollte die Blase regelmäßig entleert werden. Es wird empfohlen, mindestens 1,5 Liter Wasser am Tag zu trinken, um Keime aus den Harnwegen zu spülen. Weitere vorbeugende Maßnahmen umfassen die Einhaltung von Normalgewicht, ausreichende Bewegung, Verzicht auf Rauchen, Kaffee, scharfe Speisen und Alkohol (1, 17, 18). Im Rahmen von Vorsorgeuntersuchungen können Unregelmäßigkeiten an der Prostata rechtzeitig erkannt werden. Somit kann eine akute Prostatitis rechtzeitig erkannt und behandelt werden. Dadurch können Komplikationen und die Entwicklung einer chronischen Prostatitis und die Bildung von Prostatakrebs verhindert werden. Im Rahmen eines Krebsvorsorgeprogramms haben Männer ab einem Alter von 45 Jahren Anspruch auf eine jährliche Untersuchung der Prostata (19).
Fazit
Die Prostatitis ist eine Entzündung der Prostata, an der insbesondere ältere Männer erkranken. In der Regel klingt eine akute Prostatitis nach wenigen Wochen ab. Allerdings kann sich die Erkrankung auch chronifizieren und zu weiteren schwerwiegenden Erkrankungen, bis hin zu Prostatakrebs, führen. Die Prostatitis kann entweder bakteriell oder durch andere Faktoren wie ein schwaches Immunsystem und Harnweginfektionen verursacht sein. Die Behandlung einer Prostatitis ist häufig mit einem hohen Nebenwirkungsprofil verbunden. Um das Risiko einer Erkrankung möglichst gering zu halten, sollten präventive Maßnahmen ergriffen werden. Besonders effektiv sind hierbei eine ausgewogene Ernährung, regelmäßige sportliche Aktivität und der Verzicht auf Alkohol und Rauchen.
Quellen
- Zhang J, Liang C, Shang X, Li H. Chronic Prostatitis/Chronic Pelvic Pain Syndrome: A Disease or Symptom? Current Perspectives on Diagnosis, Treatment, and Prognosis. Am J Mens Health 2020; 14(1):1557988320903200. doi: 10.1177/1557988320903200.
- Jacob LM. Der kausale Zusammenhang von Prostata-Hyperplasie, chronischer Prostatitis und Prostatakrebs. DZO 2019; 51(02):74–80. doi: 10.1055/a-0865-8464.
- Randazzo M, Grobholz R. Prostata: Anatomie und Physiologie. Journal für Urologie und Urogynäkologie 2019; 21(4):129–34. doi: 10.1007/s41972-020-00120-8.
- Matzik S. Prostatitis: NetDoktor; 2022 [Stand: 30.10.2023]. Verfügbar unter: https://www.netdoktor.de/krankheiten/prostatitis/.
- Kellner U, Frahm SO, Mawrin C, Krams M, Schüller S. Kurzlehrbuch Pathologie: Männlicher Genitaltrakt. 3., aktualisierte Auflage. Stuttgart: Georg Thieme Verlag; 2019. (Kurzlehrbuch).
- Magistro G, Stief CG, Wagenlehner FME. Chronische Prostatitis/chronisches Beckenschmerzsyndrom. Urologe A 2020; 59(6):739–48. doi: 10.1007/s00120-020-01226-5.
- Wagenlehner, Bschleipfer, Weidner, Naber, Brähler. Prostatitis und männliches Beckenschmerzsyndrom: Deutscher Ärzteverlag GmbH; 2009 [Stand: 24.10.2023]. Verfügbar unter: https://www.aerzteblatt.de/archiv/63754/Prostatitis-und-maennliches-Beckenschmerzsyndrom.
- Universitätsmedizin der Johannes Gutenberg-Universität Mainz. Detrusor-Sphinkter-Dyssynergie: Universitätsmedizin der Johannes Gutenberg-Universität Mainz; 2022 [Stand: 30.10.2023]. Verfügbar unter: https://www.unimedizin-mainz.de/?id=8077.
- Eismann L, Volz Y, Stief GC, Magistro G. Management der Prostatitis und bakteriellen Epididymitis. MMW – Fortschritte der Medizin 2020; 162(16).
- Dreger NM, Degener S, Ahmad-Nejad P, Wöbker G, Roth S. Urosepsis – Ursache, Diagnose und Therapie: Deutscher Ärzteverlag GmbH; 2015 [Stand: 30.10.2023]. Verfügbar unter: https://www.aerzteblatt.de/archiv/173138/Urosepsis-Ursache-Diagnose-und-Therapie.
- AMBOSS. Prostatitis; 2023 [Stand: 30.10.2023]. Verfügbar unter: https://www.amboss.com/de/wissen/Prostatitis/.
- Sugimoto M, Hijikata Y, Tohi Y, Kuroda H, Takei M, Matsuki T et al. Low quality of life in men with chronic prostatitis-like symptoms. Prostate Cancer Prostatic Dis 2022; 25(4):785–90. doi: 10.1038/s41391-022-00559-w.
- Muschter. Prostatitis – Ursache, Symptome, Behandlung & Therapie: ALTA Klinik; 2023 [Stand: 30.10.2023]. Verfügbar unter: https://www.alta-klinik.de/prostata/prostatitis/.
- Deutsche Röntgengesellschaft e.V. Spezialzertifizierung mpMR Prostatographie; 2023 [Stand: 31.10.2023]. Verfügbar unter: https://www.drg.de/de-DE/4984/mpmr-prostatographie/.
- Deutsche Gesellschaft für Urologie e.V. Was tun, wenn die Prostata wächst? 2012; (2).
- gesundheitsinformation.de. Wie funktioniert ein Beckenbodentraining?; 2016 [Stand: 16.10.2023]. Verfügbar unter: https://www.gesundheitsinformation.de/wie-funktioniert-ein-beckenbodentraining.html.
- Deutsche Gesellschaft für Urologie. Interdisziplinäre S3 Leitlinie Epidemiologie, Diagnostik, Therapie, Prävention und Management unkomplizierter, bakterieller, ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten 2017:114.
- Deutsche Gesellschaft für Urologie e.V. Ratgeber zur Prävention urologischer Erkrankungen 2012:12–5.
- RKI. Prostataerkrankungen. Gesundheitsberichterstattung des Bundes 2007; (36).
